Meu médico prescreveu um antidepressivo… e agora?

O presente texto é a primeira parte de todo um capítulo que se refere a esse assunto. Ao todo serão 3 partes lançadas a cada 2 semanas.
Muitas pessoas se veem frente a um dilema quando estão diante de uma receita de medicamento antidepressivo prescrito por um clínico geral, um ginecologista, um neurologista ou mesmo um psiquiatra: Tomar ou não tomar?
Normalmente, os médicos prescrevem essa classe de droga e, frequentemente, não se dão conta de que existe uma grande confusão por parte da população geral no que se refere aos antidepressivos.
Fica fácil entender como funciona um antibiótico ou um anti-inflamatório, mas e o antidepressivo? Como uma substância química seria capaz de mudar um estado emocional interno? Qual a consequência de seu uso a longo prazo? Por quanto tempo deve ser tomado? Existe o risco de dependência? Dúvidas que se não forem devidamente esclarecidas, podem fazer o paciente descartar a receita numa lixeira próxima.
Em primeiro lugar, é importante esclarecer que existe uma grande confusão quanto ao que se refere esse tipo de medicamento, de modo que muitos pacientes acabam colocando os ansiolíticos, os neurolépticos e os estabilizadores de humor na mesma classe dos antidepressivos, o que não corresponde a realidade.
Os antidepressivos são medicamentos mais específicos para o tratamento das depressões, sendo que esses outros medicamentos são usados como coadjuvantes para a correção de sintomas secundários, tais como a insônia e a ansiedade, como prevenção ou como potencializadores da ação dos antidepressivos.
Basicamente, podemos dizer que os antidepressivos são substâncias capazes de provocar a mudança do nível de humor de pacientes que apresentam um quadro depressivo. Historicamente, essa função está ligada ao aumento dos níveis de alguns neurotransmissores no cérebro (as monoaminas), que são um dos responsáveis pelo nosso estado emocional.
Um Pouco de História
Os antidepressivos (AD) surgiram por acaso na década de 50, através da observação clínica de que alguns pacientes em tratamento para tuberculose ficavam eufóricos.
Logo, os médicos chegaram a conclusão de que a droga que estava provocando esse efeito era a iproniazida, um tipo de antibiótico que possui a propriedade de aumentar a disponibilidade das chamadas monoaminas no organismo. Existem três monoaminas: Serotonina, Noradrenalina e a Dopamina.
A conclusão óbvia naquele tempo foi de que a deficiência de uma delas seria a causa dos estados depressivos e, a partir desse momento, as drogas que possuíam a propriedade de aumentar a disponibilidade das monoaminas no cérebro foram denominados de antidepressivos.
Logo em seguida, a indústria farmacêutica lançou no mercado o primeiro antidepressivo comprovadamente eficaz, a imipramina, cujo nome comercial é o Tofranil.
Consequentemente, outras drogas de perfil semelhante foram sendo lançadas pela indústria, tais como a clomipramina e a desipramina, que são denominados antidepressivos tricíclicos.
Os tricíclicos são drogas que normalmente provocam muitos efeitos colaterais devido a falta de especificidade para as monoaminas, agindo também em outros sistemas no organismo e, por isso, atualmente são pouco utilizadas como antidepressivos, sendo que os efeitos colaterais que provocam acabaram se transformando no principal alvo terapêutico, como é o caso do seu uso na enurese noturna e ejaculação precoce.
No início da década de 80, surge o primeiro antidepressivo mais específico e com bem menos efeitos colaterais: o Prozac ou, quimicamente falando, a fluoxetina, que inaugurou toda uma nova classe de antidepressivos, os chamados inibidores seletivos da recaptação da serotonina.
Hoje em dia, o mercado da depressão é um dos mais promissores para a indústria farmacêutica. Nos últimos 5 anos, as vendas de antidepressivos dobraram no Brasil e em vários países. Nos Estados Unidos, 12,7 % da população toma regularmente, sendo essa porcentagem o dobro se considerarmos somente o grupo das mulheres e essa taxa sobe para 19,1% na população maior de 60 anos.
A Epidemia Afetiva
A incidência de distúrbios depressivos na população mundial vem aumentando consideravelmente, levando junto os índices de suicídio, de abuso de drogas, de distúrbio de ansiedade, etc.
Depressão é um fenômeno do pós estresse e como a população mundial anda mais estressada, não poderia ser diferente. O fenômeno tem múltiplas explicações, mas — ao meu ver — as mudanças radicais e muito rápidas que estão ocorrendo na sociedade são a causa desta epidemia afetiva.
A tecnologia transformou o trabalho, as relações interpessoais mudaram com o advento das chamadas mídias sociais e conceitos solidificados por séculos caíram por terra em um piscar de olhos.
Por que os médicos que não são psiquiatras prescrevem antidepressivos?
A partir da década de 70, o conceito de distúrbio depressivo foi se ampliando e surgindo termos como “depressão oculta” ou “equivalente depressivo” para denominar sintomas que, de algum modo, estariam relacionados a alteração do estado afetivo basal e que, portanto, melhorariam com o uso de antidepressivos. Entre esses podemos citar a insônia, a dor crônica, a tensão pré menstrual, a cefaleia, no emagrecimento, etc.
Desse modo, a base de indicações foi se ampliando e, nos dias de hoje, é possível que algum caso em que não houve resposta terapêutica satisfatória com outras prescrições, o antidepressivo entre como uma espécie de “última esperança”.
Por que os psiquiatras prescrevem antidepressivos?
A pergunta parece óbvia, mas existem alguns quadros que não são depressões propriamente ditas e recebem a indicação de uso de antidepressivos. Entre esses quadros podemos citar o transtorno obsessivo compulsivo, o distúrbio de pânico, os distúrbios ansiosos e suas variadas nuances, o estresse pós traumático, a fobia social, dependência de drogas, distúrbio de déficit de atenção, etc.
É evidente que existem variações de drogas e de dosagens para esses quadros, por exemplo, no distúrbio de pânico as doses devem ser menores, pelo menos a princípio. Ao contrário do transtorno obsessivo compulsivo que necessita de doses elevadas.
Como os antidepressivos podem modificar um estado mental?
Basicamente, os antidepressivos clássicos aumentam a disponibilidade de alguns neurotransmissores no cérebro.
Os neurotransmissores são substâncias que agem como mensageiras entre os vários núcleos cerebrais e, dentre eles, podemos citar o grupo das chamadas monoaminas (serotonina, noradrenalina, dopamina) que são mediadoras dos diversos estados emocionais:
- Serotonina – Controle de impulsos, do apetite, da dor, do medo e da ansiedade;
- Noradrenalina – Responsável pela motivação e atenção;
- Dopamina – Envolvida no processo de atenção focal, saliência emocional, prazer e sexualidade.
Em muitos casos, a relação entre o desequilíbrio das monoaminas e os sintomas psíquicos parece óbvia: ansiedade, dor, agressividade, angustia, pensamentos suicidas = deficiência da serotonina. Falta de motivação, de iniciativa, de prazer, da sexualidade = deficiência da noradrenalina e dopamina.
Contudo, em muitos casos as coisas não são tão simples assim e os sintomas se confundem e se misturam, indicando uma desarmonia mais ampla entre essa química cerebral. Nesses casos, o uso de apenas um tipo de medicamento não seria suficiente para o resultado terapêutico desejável e o paciente tem que se submeter, por vezes, a uma verdadeira poli farmacologia.
Esse aumento no nível dos neurotransmissores acontece no curto prazo, o que explicaria alguns dos efeitos colaterais típicos do início do tratamento, como diarreia, enjoo, aumento da ansiedade, etc.
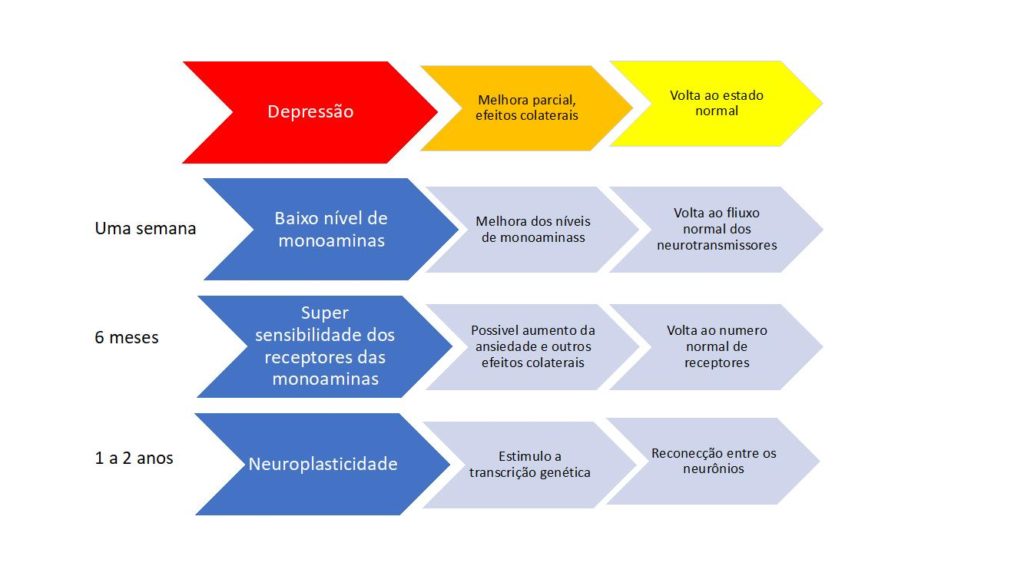
As ações de longo prazo, que ocorrem a partir do 6 meses do uso contínuo da medicação, seria a readaptação do cérebro as condições de normalidade que se traduziria na mudanças no padrão dos receptores para as monoaminas nos neurônios, anteriores ao processo depressivo.
Finalmente, o uso crônico dos antidepressivos (entre 6 meses e 2 anos de uso) faz com que haja uma reconexão entre os neurônios, provocada pela produção de fator de crescimento neuronal ou BDNF. Esse fenômeno acontece quando a monoamina se liga a um receptor de membrana, provocando uma cascata de eventos no neurônio.
Como resultado, teremos a melhora ou a cura do processo depressivo, que acontece quando as áreas cerebrais responsáveis pela razão e raciocínio lógico (região pré frontal) passam a predominar sobre as áreas instintivas e emocionais (sistema límbico).
A figura abaixo mostra como as modificações vão ocorrendo no decorrer de um tratamento com antidepressivo. Note que na implantação do quadro depressivo, os receptores dos neurotransmissores vão ficando mais abundantes em resposta a deficiência crônica dos mesmos e que a melhora clínica acontece quando esse número volta ao normal. A melhora final somente ocorre quando o cérebro se reorganiza através do processo chamado de neuroplasticidade.
Os antidepressivos realmente funcionam?
A eficácia dos antidepressivos tem sido questionadas recentemente e o seu uso criticado por alguns. O pesquisador Peter C. Gøtzsche publicou um artigo numa revista médica afirmando que os antidepressivos diminuiriam a vida dos pacientes e não teriam a ação esperada.
No geral, afirmações desse tipo — que foram prontamente rebatidas por outros cientistas — acabam por dificultar ainda mais a vida dos pacientes, lançando mais dúvidas em alguém que necessita de um porto seguro.
Dificilmente, um psiquiatra com experiência clínica suficiente — eu já estou quase nos 40 anos de prática — iria corroborar essa afirmação, pelo contrário, tenho visto vidas sendo salvas e pacientes que tiveram uma grande melhora em termos de qualidade de vida, principalmente com a nova geração de antidepressivos, que tem uma tolerabilidade bem melhor do que aqueles primeiros antidepressivos triciclos.
Entretanto, como tudo na medicina, temos os pacientes que não respondem a nenhum antidepressivo, aqueles que respondem a 2 ou 3 drogas, aqueles que necessitam de altas dosagens e até mesmo os que respondem a um placebo (vale dizer que na psiquiatria o efeito placebo é bem maior do que em outras áreas médicas).
Entre aqueles que melhoram, existe ainda o sub grupo dos pacientes que recaem durante o tratamento, os que não obtêm 100% de remissão, permanecendo parcialmente depressivos.
Enfim, a melhor resposta seria: sim, os antidepressivos funcionam, podendo melhorar muito a qualidade de vida dos paciente e prevenir até o suicídio, mas como uma impressão digital, cada um tem a sua depressão e o seu tratamento, e o mais importante é descobrir qual é ele, sem preconceitos ou sentir que o tratamento significa uma derrota pessoal.
O uso de antidepressivos por longos períodos pode ser prejudicial a saúde?
Esse tópico é um dos que mais preocupa pacientes e inclusive os próprios médicos. Qual é o limite para o uso de antidepressivos?
Cientificamente falando, não existe um período máximo após o qual um antidepressivo precisaria ser suspenso por risco a saúde. Pessoalmente, tenho visto pacientes que usam por períodos de 15 a 20 anos, sem nenhum efeito prejudicial a saúde.
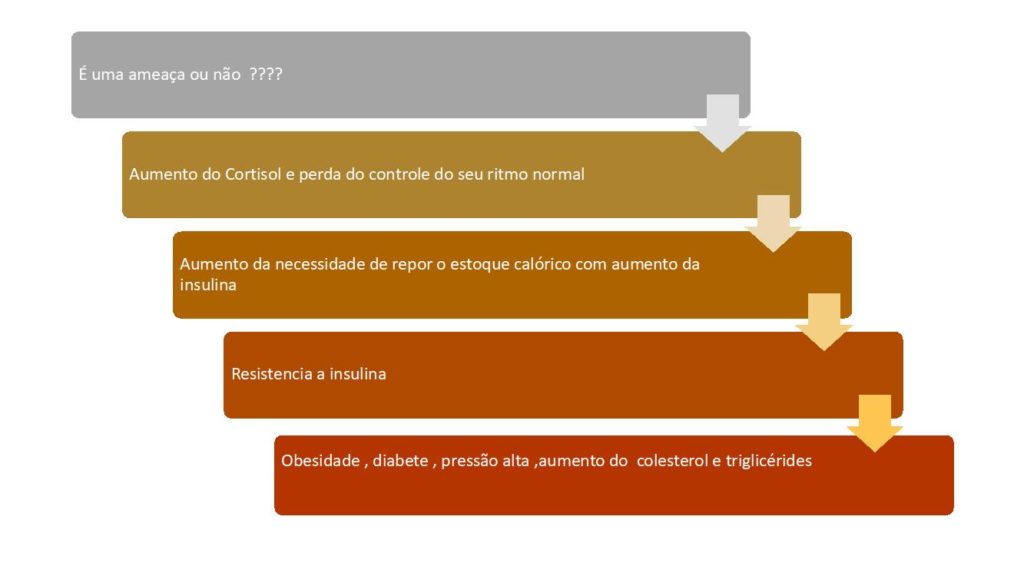
Alguns trabalhos referem aumento do risco de diabete ou de obesidade com o uso dos antidepressivo. Na verdade, fica muito difícil isolar a ação de uma medicação em relação aos efeitos adversos da própria depressão. A existência da alostase, que seria a adaptação mediante mudança, explica o porquê de alguns indivíduos com depressão acabarem engordando.
O estresse provoca o aumento do cortisol (o hormônio do estresse) que, por sua vez, precisa da liberação da insulina para ser controlado, uma vez que o cortisol tem efeitos deletérios ao organismo se liberado por muito tempo e de forma contínua.
Ao longo dos anos, os inúmeros pequenos choques emocionais que vamos vivendo vão provocando a resistência do organismo a insulina, o que causa a obesidade e a diabete.
A imagem abaixo mostra como o estresse se transforma em obesidade.
No final, fica difícil distinguir entre o próprio efeito diabetogênico da depressão e do suposto efeito do antidepressivo. Existem alguns antidepressivos que realmente causam ou favorecem o ganho de peso (mirtazapina, paroxetina, tricíclicos) e que, em algum momento, devem ser trocados se alterações metabólicas forem ocorrendo no decorrer do tratamento.
